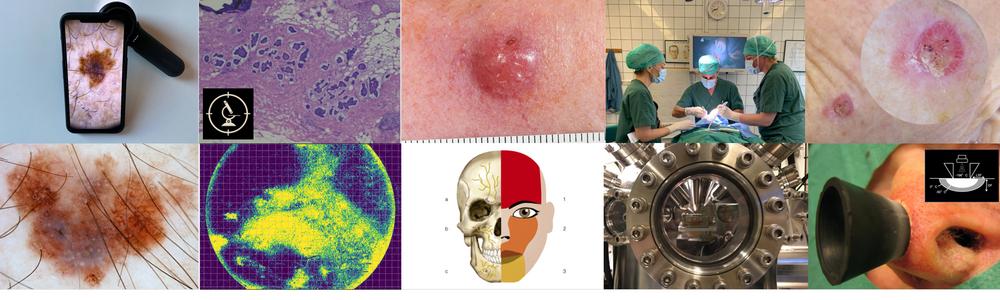
Hudcancer
Kort beskrivning
Vår forskningsgrupp har som mål att förbättra omhändertagandet av patienter med hudcancer. Gruppen består av ett tiotal post-docs och doktorander samt andra forskare som arbetar med kliniska forskningsprojekt inom epidemiologi, prevention, tidig diagnostik och behandling av hudcancer. Vi satsar även på translationell forskning genom samarbeten med nationella och internationella partners inom kemi, fysik, IT och matematik.
Vår forskning inom teledermatoskopi har revolutionerat hur patienter som remitteras för misstanke om hudcancer triageras (prioriteras). Fokus idag är bland annat på projekt inom smartare kirurgisk behandling av melanom, artificiell intelligens och innovativa avbildningsmetoder för automatiserad/tidig diagnostik, biomarkörer för Merkelcellscancer och förbättrad behandling av icke-melanom hudcancer.
Smartare kirurgi för melanom
”Wise vs wide”: en nationell, multicenter, randomiserad kontrollerad studie för att jämföra kirurgi i 1 vs 2 steg för tunna melanom

Prognosen vid melanom beror på hur djupt de har vuxit i huden, ett mått som kallas Breslowtjocklek. Vid tunna melanom med en Breslowtjocklek ≤1 mm är det en femårsöverlevnad på 98%. Idag diagnostiseras majoriteten av alla melanom i denna tidiga och botbara fas. Behandlingen vid denna fas är kirurgiskt avlägsnande (så kallad excision) som av historiska skäl görs i två steg, en diagnostisk operation följt av en utvidgad operation med 1 cm marginal runt ärret. Den utvidgade excisionen görs även om hela tumören var borttagen efter första ingreppet. Det finns dock inga bevis för att denna andra operation bidrar med minskad återfallsrisk eller ökad överlevnad för patienten.
I denna nationella, multicenterstudie kommer patienter opererade för tunt melanom att randomiseras till dagens standardbehandling med två operationer eller till att nöja sig med den första excisionen. Patienterna kommer att följas i tio år totalt och återfallsrisken samt risken att dö av melanom kommer att mätas i bägge grupper efter fem respektive tio år. Vidare ska komplikationsrisker, ärrets storlek och kosmetik, patientens livskvalitet samt resursåtgång för sjukvården att studeras.
AI
Artificiell intelligens som beslutsstöd vid diagnostik av hudcancer
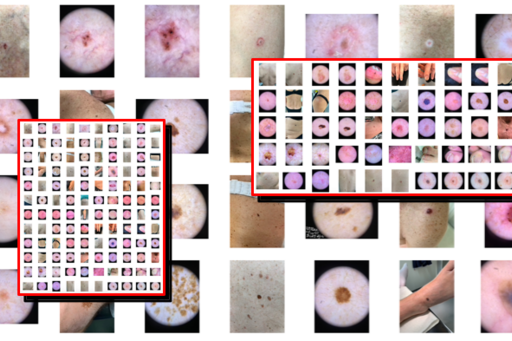
Utvecklingen med AI (artificiell intelligens) och maskininlärning inom dermatologi går oerhört fort och de senaste åren har detta blivit en av våra kärnverksamheter. Vi är övertygade om att AI som beslutsstöd (så kallad förstärkt intelligens – augmented intelligence) kommer att spela en framträdande roll inom dermatologin i allmänhet och vid diagnostik av hudtumörer i synnerhet.
Sedan 2020 har vi samlat in tusentals bilder på godartade och elakartade hudtumörer. Kliniska närbilder, dermatoskopiska såväl som hyperspektralbilder har samlats in. Det överspännande syftet med arbetet är att bygga en databas som kan användas för utveckling och träning av maskininlärningsalgoritmer. Detta är avgörande för att utveckla, träna och förfina framtida algoritmer. I likhet med ISIC (International Skin Imaging Collaboration) är bilderna helt avidentifierade vilket tillåter att databasen i ett senare skede kan göras offentlig och därmed även användas av andra forskningsgrupper som vill utnyttja bildbanken för att testa och förfina egna AI-algoritmer. Det långsiktiga målet är även att andra intresserade hudkliniker kan ansluta sig och bidra med bilder.
I Sverige diagnostiseras cirka 10 000 melanom årligen. Ett av de mer specifika områdena som vi har studerat avseende AI som beslutsstöd vid diagnostik av hudcancer är differentiering av melanom in situ (förstadier till melanom) och invasiva melanom. Denna väldigt vanligt förekommande klassificeringsuppgift är viktig då den 1) styr valet av excisionsmarginal, 2) har betydelse för prioritet till operation samt 3) är viktigt vid patientinformation. Syftet med att utveckla en algoritm för detta ändamål är alltså att öka läkarnas diagnostiska säkerhet ytterligare vilket kan hjälpa dem att välja rätt excisionsmarginal innan den diagnostiska kirurgin genomförs för att åstadkomma högsta möjliga kostnadseffektivitet och säkerhet. Studier från vår grupp visar att hudläkare lokalt och internationellt kan korrekt skilja mellan invasiva melanom och melanom in situ i ca 70-75% av fallen. Med hjälp av en bilddatabas på ca 2 000 melanom (hälften in situ och hälften invasiva) har en AI baserad på djupa neurala nätverk tränats, validerats och testats i samma klassificeringsuppgift. Algoritmen som vi tagit fram presterar i nivå med erfarna hudläkare. Vi har nu påbörjat ett samarbete med en partner i näringslivet för att utveckla och förfina denna typ av algoritm ytterligare. Syftet i framtiden är sedan att genomföra prospektiva studier där vi utvärderar hur hudläkare presterar med eller utan tillgång till en sådan algoritm.
Hyperspektral avbildning
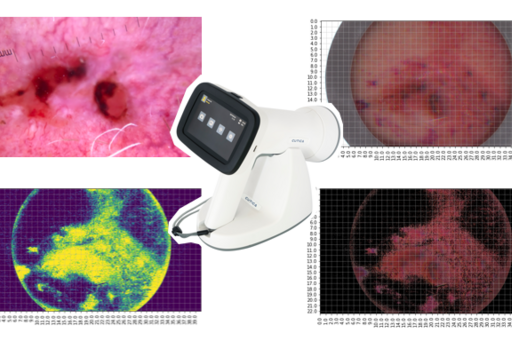
Vår forskningsgrupp studerar nu en innovativ teknik som kallas hyperspektral avbildning. Den kan hjälpa oss att diagnostisera hudcancer i tidigt skede och skilja sådan från godartade hudförändringar. Hyperspektral avbildning görs med en ny typ av kamera som tar ett stort antal bilder på hudförändringar med ofarliga ljusvåglängder inom loppet av några sekunder.
Vi har tidigare påvisat en hög träffsäkerhet i att analysera pigmenterade hudförändringar genom att använda denna teknik. För närvarande sker databearbetning av nästa studie där ett stort antal hyperspektralbilder på de åtta vanligaste kategorierna av godartade och elakartade hudtumörer (100-200 stycken av varje typ) har samlats in.
Vi planerar att med hjälp av dessa fynd och så kallad maskininlärning, en metod där man lär en dator att klassificera bilder i olika diagnostiska kategorier, utveckla en algoritm baserad på artificiell intelligens för att ytterligare förbättra diagnostisering av hudcancer med hyperspektral avbildning. Denna kommer att testas och valideras med målet att sedan kunna användas av hudläkare, allmänläkare och andra läkare som stöd för att förbättra deras diagnostiska säkerhet vid bedömning av patienter med misstanke om hudcancer.
Korttidsmonitorering
Korttidsmonitorering av atypiska melanocytära lesioner
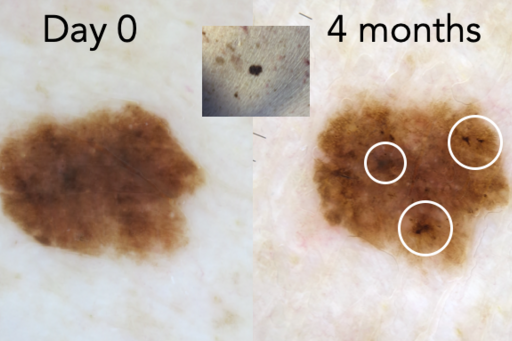
När man inte kan avgöra om en hudförändring är ett melanom eller ett banalt födelsemärke (nevus) brukar detta kallas för en atypisk melanocytär lesion (AML). Vår forskning har visat att korttidsuppföljning av enstaka AML i ca 4 månader kan användas för lågriskpatienter för att kraftigt minimera antalet onödiga excisioner (<10% kräver kirurgi) samtidigt som man upptäcker melanom i mycket tidigt och fullt botbart skede.
Metoden är välbeprövad men skapar behov av återbesökstider, då dermatoskopiutrustningen som används hittills varit sjukhusbunden. För patienterna som grupp innebär det ett stort antal resor samt för en betydande andel av patienterna ett behov av att ta ledigt från jobbet. Genom att låna ut ett enklare, billigare dermatoskop som kan kopplas till kameran på en smartphone kan patienten potentiellt ta både kliniska och dermatoskopiska bilder från hemmet. Vi planerar nu en studie där vi bedömer utfallet av distansmonitorering där patienten själv fotograferar de lesioner som hudläkaren valt ut, jämfört med nuvarande rutin av sjukhusbunden monitorering.
I samband med korttidsmonitorering av AML utförs jämförelsen av den dermatoskopiska ursprungsbilden och uppföljningsbilden av en eller två bedömare. Vi planerar därför nu ytterligare en studie för att undersöka samstämmigheten mellan ett större antal bedömare avseende huruvida de ser strukturella skillnader eller inte mellan bilderna som tas vid korttidsmonitorering av AML.
Merkelcellscancer
Tumör- och serummarkörer för uppkomst, progression, behandlingseffekt och uppföljning av Merkelcellscancer
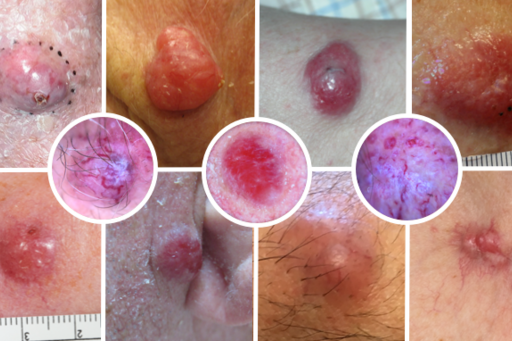
Merkelcellscancer är en ovanlig men mycket högmalign form av hudcancer. Det finns ett stort behov av att bättre förstå de bakomliggande mekanismerna som orsakar uppkomst av Merkelcellscancer, spridning av sjukdomen och hur sjukdomen bäst behandlas. För att kunna förbättra prevention, tidig diagnos, behandling samt uppföljningen av spridd sjukdom samarbetar vi med en multidisciplinär nordisk grupp bestående av hudläkare, onkologer, molekylärbiologer och patologer.
Vi samarbetar även med internationella frontfigurer inom fältet såsom Professor Paul Nghiem i USA och Professor Mahtab Samimi i Tours, Frankrike. Multipla projekt pågår med målsättning att identifiera eventuella tumörmarkörer som är av betydelse för Merkelscellscancerns uppkomst och spridning, identifiera markörer för känslighet för behandling och testa nya serummarkörer som tidigt kan detektera spridd sjukdom eller eventuella recidiv efter till synes lyckad onkologisk behandling. Serummarkörerna som studeras kan komma att ersätta behovet av multipla, avancerade röntgenologiska undersökningar under uppföljningsperioderna som innebär både höga kostnader och skadlig strålning.
ToF-SIMS
Time of Flight Secondary Ion Mass Spectrometry för att analysera lipider i hudcancer
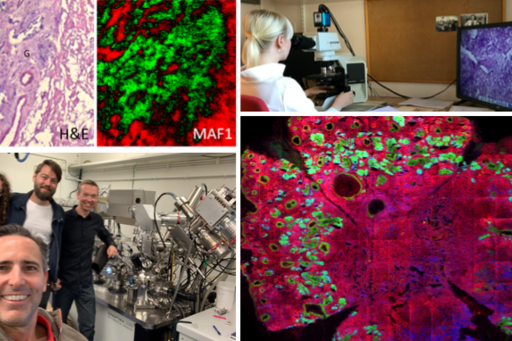
Ökande kunskaper i de bakomliggande genetiska förändringarna har revolutionerat behandlingen av många hudcancertyper men på senare år har ändringar i lipidsammansättning inom olika cancerformer också blivit ett mycket aktuellt ämne inom cancerforskningen. Ändringar i lipidsammansättning kan ske mycket snabbare än förändringar av proteiner och kan vara den första indikatorn för förändringar i hudcancerceller.
Syftet med detta projekt är att analysera de biokemiska egenskaperna hos olika former av hudcancer med avseende på deras lipidinnehåll genom att använda så kallad masspektrometri av varianten ”Time-of-Flight Secondary Ion Mass Spectrometry” (ToF-SIMS). ToF-SIMS är en avancerad avbildningsteknik som kan identifiera grundämnen och organiska molekyler i vävnader.
Vävnadsprover från hudcancer samlas in för ToF-SIMS-analys. En sorts karta skapas där lipidsammansättningen kan ses punkt för punkt i vävnaden. Denna karta jämförs sedan med histopatologisk analys i mikroskop på motsvarande nivå. Vår grupp har studerat lipidsammansättningen i basalcellscancer och visat att lipidsammansättningen skiljer sig beroende på basalcellscancerns aggressivitetsgrad.
Vi håller för närvarande på att författa en publikation kring fynden hos melanom. Förhoppningen är att ökad kunskap kring lipidsammansättningen i dessa tumörer kan förbättra diagnostiken och främja att nya behandlingsmetoder utvecklas.
Melanom – befolkningsbaserade registerstudier
Nya riskfaktorer för melanomspecifik död

Melanom i huden är en av de vanligaste cancerformerna i Sverige, med över 5 500 nya tumörer och över 500 dödsfall årligen. I nationella och internationella samarbeten arbetar vi med långsiktiga epidemiologiska forskningsprojekt baserade på kopplingar mellan Sveriges unika register (Kvalitetsregistret för hudmelanom, Nationellt Patientregister, Dödsorsaksregistret etc).
Vi vill bland annat försöka hitta nya riskfaktorer för melanomspecifik död. Riskfaktorerna kan användas för att identifiera högrisk- respektive lågriskpatienter och sedan anpassa uppföljningar och behandlingar efter behov. Tidigare har vi funnit att tunna melanom på skalpen gav sex gånger ökad risk att dö.
Keratoakantom
Orsaken till att denna hudtumör kan försvinna spontant

Keratoakantom är en mycket snabbväxande typ av skivepitelcancer, som ter sig som en 1-2 cm stor kupolformad hudtumör. Tumören är relativt vanlig i Sverige och brukar behandlas med kirurgi. Men det händer emellanåt när patienter kommer för en planerad operation att tumören har försvunnit spontant (regression).
I samarbete med ett forskarteam i Australien vill vi nu undersöka den bakomliggande orsaken till keratoakantom och om det är någon form av immunrespons hos patienten som kickar igång regressionen. Tidigare har vi även funnit att hög ålder, ljus hudtyp, rökning och alkohol är riskfaktorer för keratoakantom.
Destruktiva behandlingar
Randomiserade kontrollerade studier för utvärdering av destruktiva behandlingar för icke-melanom hudcancer
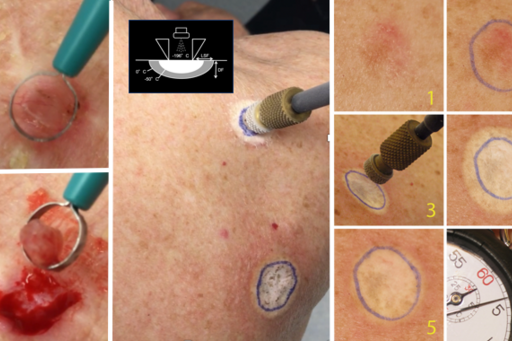
Basalcellscancer (BCC) är den vanligaste formen av hudcancer och drabbar över 50 000 patienter varje år. Skivepitelcancer in situ (SCCIS) är ett förstadium till skivepitelcancer som är den näst vanligaste formen av hudcancer och drabbar över 12 000 patienter varje år. En av de vanligaste behandlingsmetoderna för både BCC och SCCIS är olika former av destruktiva behandlingar inklusive curettage (skrapning), kryobehandling (frysning) och elektrodesiccation (bränning).
Trots lång tradition av dessa tekniker saknas standardiserade behandlingsprotokoll och jämförande studier. Vår grupp genomför nu flera stora prospektiva, randomiserade och kontrollerade studier för att jämföra effektiviteten och säkerheten mellan olika destruktiva behandlingar mot BCC och SCCIS.
I studierna om BCC ingår tre behandlingsgrupper: A) superficiella BCC lokaliserade mellan hals och knäet, B) andra icke-morfeiforma BCC från hals till knäet samt C) icke-morfeiforma BCC nedom knäet. I A-gruppen jämförs enbart curettage mot kryobehandling, i B-gruppen jämförs curettage med kryobehandling x1 eller x2 och i C-gruppen jämförs enbart curettage mot curettage mot elektrodesiccation x2. Vi har nyligen publicerat 1-årsdata för grupp A och grupp B.
I studien om SCCIS ingår två behandlingsgrupper: A) SCCIS lokaliserade ovan knäet och B) SCCIS nedanför knäet. I A-gruppen jämförs enbart curettage mot kryobehandling och i B-gruppen enbart curettage mot curettage mot elektrodesiccation x2. Vi har nyligen publicerat 1-årsdata för grupp A.
Fotodynamisk terapi
Fotodynamisk terapi med simulerat dagsljus för behandling av ytlig icke-melanom hudcancer
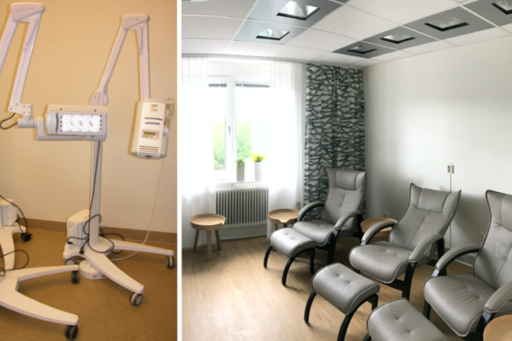
Fotodynamisk terapi (PDT) är ett sätt att behandla ytlig icke-melanom hudcancer (aktiniska keratoser, skivepitelcancer in situ och ytlig basalcellscancer). Behandlingen sker i två steg. Först appliceras en kräm med fotosensibiliserare och sedan belyses huden antingen med dagsljus utomhus efter 30 minuter (DL-PDT) eller med rött synligt ljust efter 3 timmar, konventionell PDT (K-PDT).
Den stora nackdelen med K-PDT är att patienten ofta besväras av svår smärta under belysningsperioden och en kort tid efter. Med DL-PDT blir smärtan oftast betydligt lägre men det är också väderberoende. I Sverige och många andra länder på nordliga breddgrader är det svårt att behandla med DL-PDT då temperaturen ofta är låg och tillgång till tillräcklig ljusmängd saknas under större del av året. Det kan även upplevas paradoxalt att utsätta patienten för skadligt solljus då patienten har blivit skadad just av detta ljus tidigare i livet.
På hud- och könssjukvården, Sahlgrenska Universitetssjukhuset, har ett behandlingsrum försetts med särskild belysning för simulerat dagsljus-PDT (SDL-PDT) för att kunna erbjuda icke-skadlig strålning med standardiserade doser inomhus.
Vår grupp genomför nu en stor prospektiv, randomiserad och kontrollerad studie för att jämföra effektiviteten, biverkningar och säkerheten mellan SDL-PDT och K-PDT vid behandling av ytlig icke-melanom hudcancer.
Studien fördelas i tre behandlingsgrupper: A) multipla aktiniska keratoser med symmetrisk utbredning, B) ytlig basalcellscancer och C) skivepitelcancer in situ. I grupp A randomiseras patienter till SDL-PDT på ena behandlingshalvan och K-PDT på andra halvan (split-face design). I B- och C-grupperna randomiseras varje lesion till SDL-PDT eller K-PDT. Uppföljning sker efter tre månader för att bedöma utläkning samt efter ett respektive två år för att analysera risken för återfall. Vi genomför även en kvalitativ intervjustudie med deltagare från behandlingsgrupp A för att få patienternas upplevelser av smärta under och efter behandling med de två olika belysningsmetoderna.
Icke-radikal kirurgi
Riskfaktorer för icke-radikala excisioner av hudtumörer
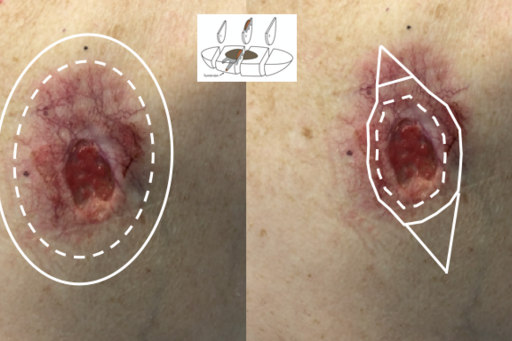
Hudläkare, allmänläkare, öron-näsa-hals-läkare, plastikkirurger och andra specialister opererar alla bort såväl benigna som maligna hudtumörer. Beroende på vad läkaren misstänker för diagnos (exempelvis basalcellscancer, skivepitelcancer, melanom) excideras dessa hudtumörer med olika marginal för att säkerställa att hela tumören är radikalt borttagen och att ett adekvat omhändertagande enligt nationella och internationella riktlinjer har åstadkommits.
Genom en retrospektiv genomgång av histopatologiska svar och kliniska journaler från 2014-2020 har vi studerat riskfaktorer för icke-radikala excisioner av bland annat melanocytära lesioner, skivepitelcancer, skivepitelcancer in situ och högrisk basalcellscancer. Just nu arbetar vi även med lentigo maligna, ett förstadium till melanom som är notoriskt svår att operera bort i sin helhet.
Exempel på kliniska och/eller patologiska faktorer som kan påverka radikaliteten är tumörens histopatologiska subtyp, storlek eller dess lokalisation, läkarens specialitet eller kompetens, huruvida rekommenderade excisionsmarginaler används, och så vidare.
Genom att analysera vilka brister som finns inom den kirurgiska handläggningen av diverse hudtumörer kan nya nationella och internationella rekommendationer utvecklas som kan garantera botande behandling redan på första försöket för ännu fler patienter. Resultaten kan leda till minskat lidande för patienter samt minska antalet återbesök för utvidgad hudkirurgi. Likväl kan kostnader för sjukresor, sjukskrivningar och återbesök till sjuksköterska för omläggning och suturtagning potentiellt minskas. Fler radikala excisioner leder dessutom till färre PAD-analyser, vilket minskar såväl kostnader som spar dyrbar tid för patologer som utgör bristvara i landet.
Mohs kirurgi
Förbättrade indikationer för Mohs kirurgi vid basalcellscancer i huvud- och halsregionen
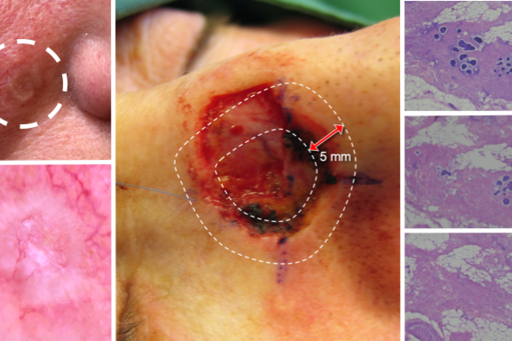
Hudkliniken på Sahlgrenska Universitetssjukhuset är det största och äldsta av de tre center i Sverige som erbjuder Mohs kirurgi för behandling av högrisk basalcellscancer (BCC) i huvud- och halsregionen. Mohs kirurgi är en upprepad kirurgisk teknik som är överlägset bäst för att säkert avlägsna hudtumörer tack vare intraoperativ mikroskopisk kontroll av radikaliteten.
Tekniken är av särskild nytta i de fall hudtumören växer på ett svåravgränsat sätt, är belägen i ansiktet (till exempel nära viktiga kroppsdelar såsom ögonlock, näsa, öron eller läppar) eller vid återfall av tidigare felbehandlad hudtumör.
Målet med våra studier är att förbättra kunskapen om högrisk BCC, göra behandlingen så kostnadseffektiv som möjligt och förbättra indikationerna så att rätt patienter får rätt behandling direkt. Vi har nyligen publicerat resultaten av en retrospektiv studie där vi jämfört antalet omgångar som krävs för att lyckas uppnå radikalitet, storlek på huddeffekterna och komplexiteten på rekonstruktionsmetoderna efter excision beroende på om man behandlar primära (icke-behandlade) BCC, icke-radikalt exciderade BCC och recidiv BCC. Vi fann att om man opererar med Mohs kirurgi primärt blir det färre omgångar och mindre slutdefekt jämfört med redan tidigare behandlade BCC eller recidiv (återfall).
Denna studie kompletteras nu med dermatoskopiska analyser av aggressiva BCC för att bättre kunna identifiera dessa före behandling och studier på hyperspektral avbildning (se ovan) för att förhoppningsvis kunna avgränsa BCC bättre än vi gör idag med enbart blotta ögat och dermatoskopi.
Gruppens forskare
- Eva Backman (Extern länk)
- Sofia Berglund (Extern länk)
- Hannah Ceder (Extern länk)
- Magdalena Claeson (Extern länk)
- Johan Dahlén Gyllencreutz (Extern länk)
- Julia Fougelberg (Extern länk)
- Filippos Giannopoulos (Extern länk)
- Martin Gillstedt (Extern länk)
- Michelle Marjanovic (Extern länk)
- Maja Modin (Extern länk)
- Noora Neittaanmäki (Extern länk)
- Sam Polesie (Extern länk)
- Alexandra Sjöholm (Extern länk)
- Helena Svensson (Extern länk)
- Ebba Wennberg (Extern länk)
- Oscar Zaar (Extern länk)

Internationell postdoc - ger skjuts åt karriären och den vetenskapliga självständigheten
– Fler yrkesverksamma kliniker borde göra postdoc och gärna utomlands, säger Magdalena Claeson (se bilden ovan). Hon är forskare inom malignt melanom och keratoakantom, en ovanligt snabbväxande hudtumör. Läs hela artikeln som både handlar om effekten av en postdoc och nya forskningsrön inom hudcancer.